無痛分娩 Q&A
Q14. 硬膜外鎮痛の副作用が心配です。
麻酔を担当する医師は、不具合が生じないように細心の注意をはらって麻酔を行います。 しかし痛み止めの効果が得られるとともによく起こる副作用(①~⑤)や、まれに起こる不具合(⑥~⑩)があります。 また硬膜外鎮痛を受けていなくてもお産のあとに起こりうる不具合(⑪~⑫)もあります。
よく起こる副作用
① 足の感覚が鈍くなる、足の力が入りにくくなる:
お産の痛みを伝える経路である背中の神経の近くには、足の運動や感覚をつかさどる神経が含まれています。したがって、麻酔薬によってお産の痛みが取れるとともに足の感覚が鈍くなったり、足の力が入りにくくなることがあります。その程度は無痛分娩のやり方やお母さんによってさまざまです。
② 低血圧:
背中の神経には、血管の緊張の度合いを調節しながら血圧を調節する神経も含まれています。背中の神経が麻酔されることによって血管の緊張がとれ、血圧が下がることがあります。多くは問題とならない程度ですが、まれに下がり方が大きい場合があり、お母さんの気分が悪くなったり、赤ちゃんの状態に影響が出たりすることがあります。したがって、硬膜外鎮痛を行うときには血圧を注意深く監視し、下がった場合には速やかに治療します。
③ 尿をしたい感じが弱い、尿が出しにくい:
背中の神経には、尿をしたい感覚を伝えたり、尿を出したりするための神経も含まれています。鎮痛の効果が現れるとともに、膀胱に尿がたまってもそれを感じにくくなったり、尿を出そうと思っても上手く出せなくなったりすることがあります。その際は、細い管を入れて尿を出します。麻酔の効果が消失すると排尿の感覚も戻りますが、まれに分娩後も排尿がすっきりしない感じが続く人もいます。その場合は医療スタッフにお伝えください。
④ かゆみ:
硬膜外鎮痛(または脊髄くも膜下硬膜外併用鎮痛)に医療用麻薬を組み合わせて使うと、その影響でかゆみが生じることがあります。がまんできないときには薬を使って治療しますが、ほとんどの場合、治療を必要としない程度のかゆみです。
⑤ 体温が上がる:
分娩中に硬膜外鎮痛を受けた方の一部では、体温が上がる(発熱する)ことがあります。分娩時の硬膜外鎮痛に関連する発熱は、およそ15~25%程度と報告されています(※1)。熱が出ると風邪のように「ばい菌(感染)」を心配されがちですが、硬膜外鎮痛に関連する発熱は、感染だけでは説明しにくいことが多いです(※1、※3)。たとえば、体の炎症反応(感染ではない炎症)や、体温の調節の変化などが関係している可能性が指摘されています(※1、※3)。また、抗菌薬を予防的に使っても発熱が減らなかった、という論文もあり、少なくとも「ばい菌が原因だから起こる発熱」だけではないと考えられています(※2)。ただし、分娩中の発熱には感染が隠れている場合もあるため、状況に応じてお母さんや生まれた赤ちゃんの採血検査などで確認することがあります(※1、※3)。
まれに起こる不具合
⑥ 硬膜穿刺後頭痛:
硬膜外腔に細い管を入れるときに、針で硬膜を意図せず破ってしまう(偶発硬膜穿刺)ことが、まれにあります。発生頻度は100~200人に1人程度です。硬膜とは脳や脊髄を包む膜で、内側には脳脊髄液という液体があり、脳や脊髄を支えていますが、硬膜に穴が開くと脳脊髄液が漏れることがあります。それが原因で頭や首が痛む、吐き気がするなどの症状が出ることがあります。多くは産後早い時期(数日以内)に始まり、特に上体を起こすと生じ、横になると軽くなるのが特徴です。硬膜にあいた穴は通常自然に閉鎖し、症状は消失しますが、穴が閉鎖するまでの間の頭痛への対処法として、まず安静にしたり飲み薬の痛み止めを使用したりします。症状が強い場合や長引く場合、また物が二重に見えるなどの症状がある場合には、患者さんご自身の血液を硬膜外腔に注入して穴をふさぐ「硬膜外血液パッチ」という治療を行うことがあります(※4)。詳しくは担当の麻酔科医に質問してください。
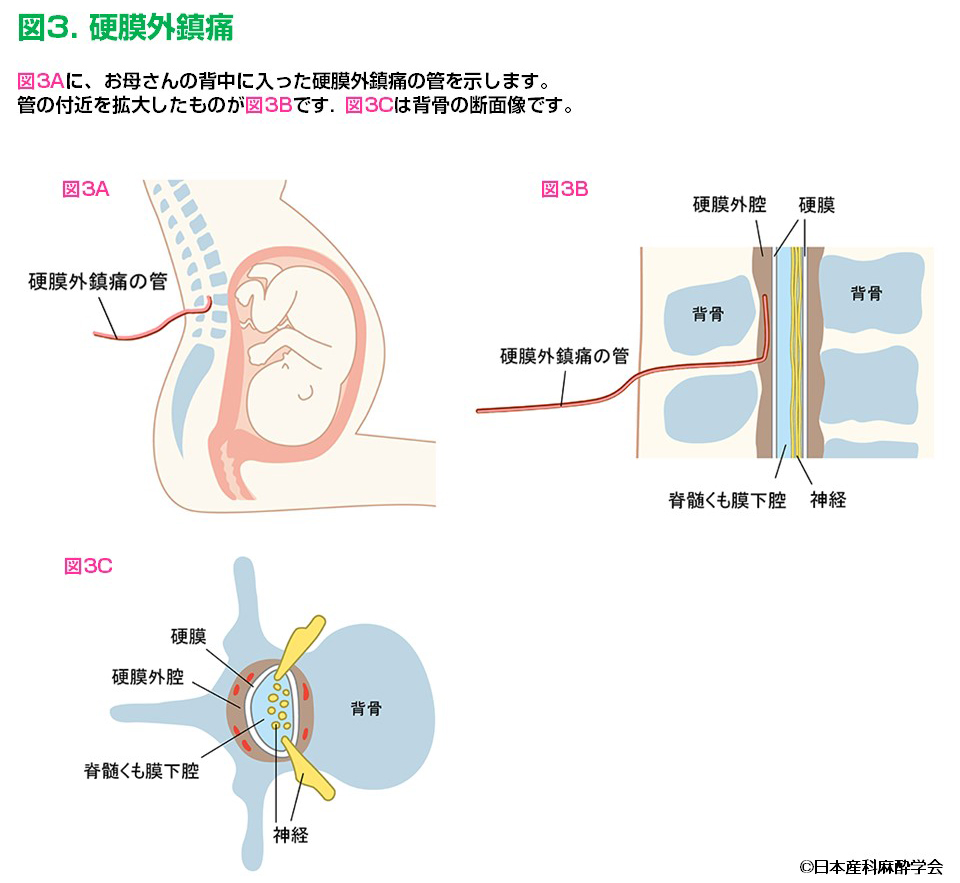
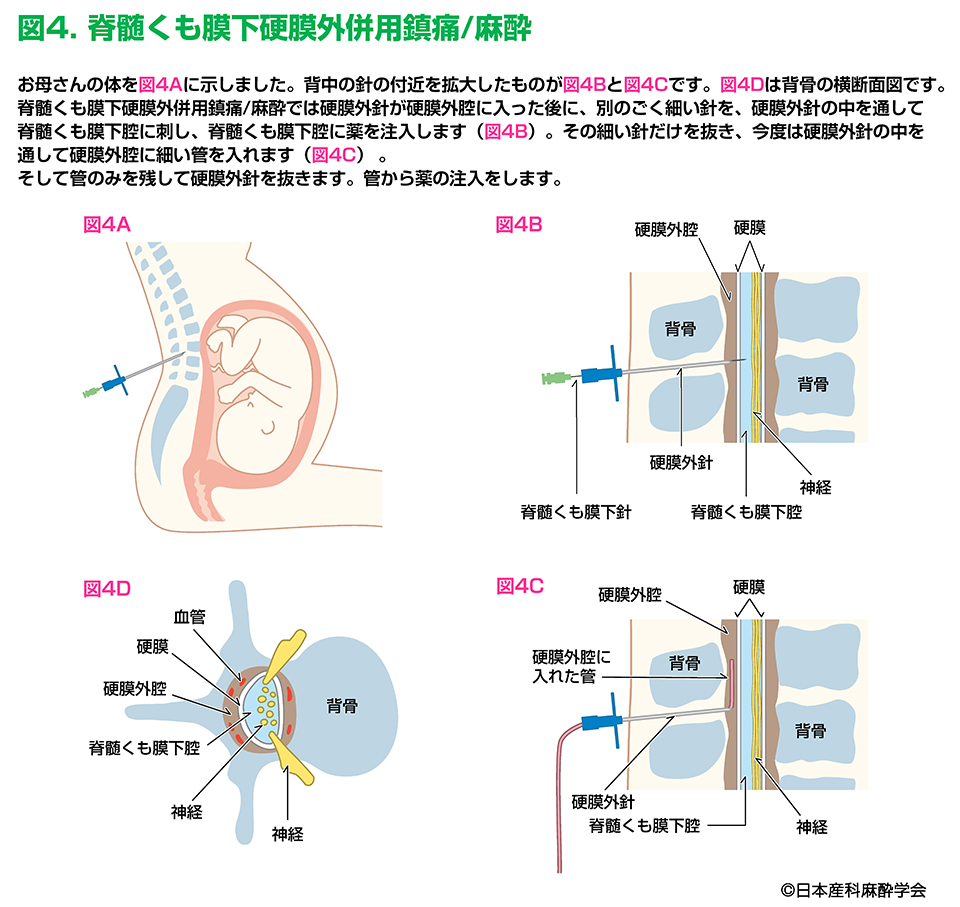
⑦ 血液中の麻酔薬の濃度がとても高くなってしまうこと(局所麻酔薬中毒):
硬膜外腔にはたくさんの血管があり、妊娠中にはそれらの血管が膨らんでいます。そのため、硬膜外腔へ入れた管が血管の中に入ってしまうことがあります。麻酔薬が血管内に入った場合や、使用した局所麻酔薬の量が多すぎる場合は、麻酔薬の血中濃度が急に上がり、耳鳴り、口の周りのしびれ、めまいなどの症状が出ることがあります。さらに重症では、けいれん(ひきつけ)や命にかかわる不整脈が起こることがあります。麻酔を担当する医師は、この合併症がおきないよう十分に注意していますが、疑われた場合には麻酔薬の投与を止め、呼吸や血圧の管理を行い、必要に応じて脂肪乳剤(脂肪を含む点滴)の投与などの標準的な治療を速やかに行います(※5)。日本では過去に分娩時鎮痛において重篤な局所麻酔薬中毒が発生したことがあり、無痛分娩を行う施設では発生時の対応を日ごろから確認し、早期発見早期治療ができるよう訓練を推奨しています(※6)。
⑧ お尻や太ももの電気が走るような感覚:
硬膜外腔に細い管を入れるときに、お尻や太ももに電気が走るような嫌な感じがすることがあります。これは、管が脊髄の近くの神経に触れるために起こります。一般的にはこの感覚はほんの一時的なもので、特別な処置を必要とせず軽快します。場合によっては管の位置の調整が必要なこともあります。
⑨ 脊髄くも膜下腔に麻酔の薬が入ってしまうこと(高位脊髄くも膜下麻酔・全脊髄くも膜下麻酔):
硬膜外腔へ管を入れるときや分娩の経過中に、硬膜外腔の管が脊髄くも膜下腔に入ってしまうことが、まれにあります。硬膜外腔に入れるはずの麻酔薬を脊髄くも膜下腔に投与すると、麻酔の効果が強く急速に現れ足が動かなくなったり、血圧が急激に下がったりします。重症では呼吸ができなくなったり、意識を失ったりすることもあります。麻酔を担当する医師は、この合併症がおきないよう十分に注意していますが、発生した場合には、人工呼吸をはじめとする適切な処置を行います。この合併症も過去に日本の無痛分娩で発生したことが報告されており、無痛分娩にかかわる医療関係者は日ごろから対応について学び訓練をしています(※6)。
⑩ 硬膜外腔や脊髄くも膜下腔に血のかたまり、膿(うみ)のたまりができること:
数万人に一人と非常に稀ですが、麻酔の薬が投与されるべき硬膜外腔や脊髄くも膜下腔に、血液のかたまりや膿がたまって神経を圧迫することがあります。永久的な神経の障害が残ることがあるため、できる限り早期に手術をして血液のかたまりや膿を取り除かなければならない場合があります。正常な人にも起こることがありますが、血液が固まりにくい体質の方や、注射をする部位や全身にばい菌がある方は、血のかたまりや膿ができやすいので、硬膜外鎮痛を行うことができません(Q18「硬膜外鎮痛をしてはいけない場合はあるのでしょうか?」を参照してください)。
硬膜外鎮痛を受けなくても、お産のあとに起こる可能性があること
⑪ 産後の神経の障害:
6,057人のお産について、産後の神経の障害を調べた研究があります(※7)。この研究では、硬膜外鎮痛や脊髄くも膜下鎮痛をしたこととお母さんの神経の障害とのあいだに関連を認めませんでした。お産のあとの神経の障害は、赤ちゃんの頭とお母さんの骨盤の間で神経が圧迫されることや、お産のときの体位が原因で起こることが圧倒的に多いといわれています。
⑫ 腰痛:
妊娠中から産後に腰が痛くなることがよくあります。しかしこれらの多くは、妊娠にともなって背中の靭帯が軟らかくなり、妊娠して大きくなった子宮の重みがかかることで、背骨にかかる負担が大きくなるために起こります。腰痛は、硬膜外鎮痛を受けた人も受けなかった人も同じくらいよく起こると報告されています(※8)。
- ※1. Patel S, Einerson BD, Vricella LK, et al. Intrapartum temperature elevation, definitions, and outcomes: a comprehensive review. Am J Obstet Gynecol. 2023;228(5S):S1283-S1304.e1.
- ※2. Sharma SK, Rogers BB, Alexander JM, McIntire DD, Leveno KJ, Wiley J. A randomized trial of the effects of antibiotic prophylaxis on epidural-related fever in labor. Anesth Analg. 2014;118:604-610.
- ※3. Goetzl L. Epidural analgesia and maternal fever: a clinical and research update. Curr Opin Anesthesiol. 2012;25:292-299.
- ※4. Uppal V, Russell R, Sondekoppam RV, et al. Postdural puncture headache in obstetric patients: prevention and management consensus practice guidelines. Reg Anesth Pain Med. 2024;49(7):471-501.
- ※5. Neal JM, Woodward CM, Harrison TK. The American Society of Regional Anesthesia and Pain Medicine Checklist for Managing Local Anesthetic Systemic Toxicity: 2017 Version. Reg Anesth Pain Med. 2018;43(2):150-153.
- ※6. Hasegawa J, Soda S, Tokunaka M, et al. Severe complications of labor analgesia in Japan: learning from reported cases. Br J Anaesth. 2025;134(5):1537-1540.
- ※7. Wong CA, Scavone BM, Dugan S, et al. Incidence of postpartum lumbosacral spine and lower extremity nerve injuries. Obstet Gynecol. 2003;101:279-288.
- ※8. Anim-Somuah M, Smyth RMD, Cyna AM, Cuthbert A. Epidural versus non-epidural or no analgesia for pain management in labour. Cochrane Database Syst Rev. 2018;5:CD000331.